
診療内容
神経眼科について
神経眼科とは
緑内障や白内障などの病気は眼球の中の病気ですが、眼球以外のところに病気が生じることによって、見え方に問題が出てくる時もあります。
眼球は視神経を通じて脳とつながっているので脳神経系疾患と深い関係にあります。このような疾患を取り扱うのが神経眼科です。
初発症状としては、見える範囲が狭くなったり、ものが2つに見えたり、見えにくくなったりなどの症状があります。
目の病気だと思って眼科受診をすると、実は命に関わる脳や神経の疾患だったということもあります。
脳とのつながりが深いので、頭部画像診断のMRIや頭部CT、全身検査、全身管理が診断と治療に必要な場合があり、脳外科や神経内科と連携を図りながら診断と治療をしていく眼科の領域が神経眼科です。
神経眼科の代表的な疾患
- 視神経炎
- 虚血性視神経症
- レーベル病
- 甲状腺眼症
- 動眼神経麻痺
- 外転神経麻痺
- 滑車神経麻痺
- 重症筋無力症
- 眼瞼下垂
- 眼瞼けいれん
- 顔面けいれん
- 脳腫瘍による視野欠損
- 脳動脈瘤による視野欠損
- 脳梗塞による視野欠損
視神経炎
視力が突然急激に低下するのが特徴。2~3日で視力が非常に悪くなり、光でさえ分からなくことがある。眼底検査をすると視神経乳頭が赤く腫れている。
虚血性視神経症
眼底の視神経に栄養を供給している動脈が狭くなって起こる視神経の損傷
レーベル病
30歳くらいまでに、片方の眼が視力低下し、後にもう一方の眼も発症する。1年程度で視神経萎縮に至る疾患。ミトコンドリア遺伝子の変異が原因。
甲状腺眼症
バセドウ病は、喉にある甲状腺の機能が亢進して起こる病気。主としてバセドウ病の方に合併する眼の合併症。 上眼瞼後退、下方視時に上眼瞼が下方へいかない、瞬目減少、上眼瞼反転困難、輻輳不全、痙攣性間接瞳孔反応。
動眼神経麻痺
脳の虚血や出血、代表的なものは脳梗塞ですが、脳血管が障害を受けたり、 交通事故にあったりすることにより、まぶたや眼球を動かす動眼神経が麻痺する症状。
外転神経麻痺
眼球を動かす外眼筋のうち外直筋を支配する外転神経において 障害が起こる外直筋の麻痺が生じ、眼球の外転障害となる症状
滑車神経麻痺
上斜筋を支配する滑車神経の障害で起こる。原因として外傷性、脳腫瘍や脳血管障害などがある。
重症筋無力症
神経と筋肉の接合部での異常で起こるもので、症状としては、疲れやすい、眼瞼下垂、物が二重に見える、斜視などがある。神経と筋の接合部で神経刺激を筋肉に伝えるアセチルコリンの代謝が円滑におこなわれないことが原因。
眼瞼下垂
高齢者になって眼瞼を開ける筋肉(眼瞼挙筋)の力が弱くなっておこるもの。
眼瞼けいれん
眼が開けられないほどの強い眼瞼けいれん。高齢者や女性に多い。片目に起こることが多い。
顔面けいれん
顔の半分が自分の意志とは関係なくピクピクとけいれんする疾患。最初は片側の目の周りから始まり、徐々に口元まで広がるようになる。
脳腫瘍による視野欠損
脳腫瘍が大きくなり視神経を圧迫するために起きる。脳腫瘍の部位にによって障害を受ける視神経の場所が異なる。神経が障害される場所で視野欠損の形が異なる。下垂体腫瘍では両耳側半盲となる。
脳動脈瘤による視野欠損
脳底部を走行する血管に脳動脈瘤が生じた場合、神経を圧迫して起こる視野欠損
脳梗塞による視野欠損
脳梗塞によって、半身不随といった状態になることがあるが、眼に症状が出る場合も同様で、片側だけ視野障害になるといった症状が現れる。
セミナー開催

2022年6月14日火曜日に医療法人史修会の理事長で川崎眼科院長の川崎厚史先生が座長を務めて大塚製薬ウェブセミナーを開催いたしました。
一般演題に、日常診療で遭遇する複視の症例について、神経眼科の基本から実践に至る講演をされました。
特別講演は東京大学医学部眼科学教室の准教授本庄恵先生に緑内障治療薬についての講演をして頂きました。


ダブって見える、ものが2つに見える、1つのものが上下に2つに見える、左右あるいは斜めなどにずれて二つに見えることがあります。これが複視です。複視は眼球運動が悪くなり、両眼の視線がずれて起こります。
左右の目は同じ方向を向いているのが正常です。左右の目は無意識のうちに共同運動を行い、左右の目で見た像を一つに融合させます。そのようにして、見たものはいつも、ひとつに見えるのです。
下を見たり横を見たりするとき、両方の眼球が一瞬で同方向を向きますが、その様な眼球運動には3種類の脳神経が働いて、眼球周囲の筋肉を動かします。その3つの脳神経は脳からの指令で、バランスを保ちながら左右の視線を揃えます。この視線のバランスがうまく働かなくなると、二重に見えます。
眼球を動かす3つの脳神経
- 動眼(どうがん)神経
- 滑車(かっしゃ)神経
- 外転(がいてん)神経
脳幹から出たこの3つの脳神経は眼球周囲の筋肉に命令を出します。この3つの神経のうち、1つでも働きが悪くなると、左右の眼球の動きのバランスが悪くなり視線がずれて、モノがダブって見えるようになります。
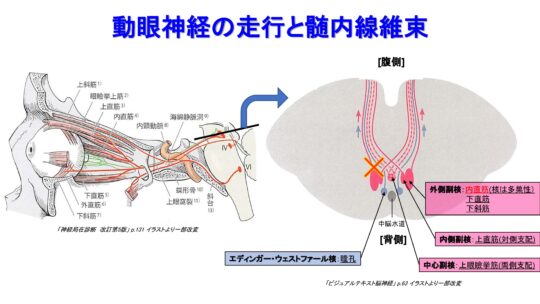
一番頻度高く障害されやすいのは動眼神経麻痺です。動眼神経に問題が出れば、上直筋、下直筋、内直筋という眼球を動かす筋肉の動きが悪くなります。それでものが2重に見えることになります。上まぶたを上にあげる上眼瞼挙筋という筋肉の働きも悪くなって、上まぶたが下がる眼瞼下垂が生じます。瞳孔を小さくする神経も、この動眼神経の中を走っていますので、瞳孔が広がる瞳孔散大が生じることもあります。
動眼神経の麻痺で最も気をつけるべき疾患は脳動脈瘤です。眼瞼下垂は脳動脈瘤が破裂しクモ膜下出血を生じる前兆です。できる限り早く脳外科を受診していただく必要があります。くも膜下出血を生じると命に関わるからです。
眼球運動障害から生じる複視の中には糖尿病が原因のこともあります。糖尿病による動眼神経麻痺では、瞳孔の神経が侵されないという特徴があって、瞳孔の大きさは正常で、左右差なく、対光反応は正常です。予後は比較的良好で、数ヶ月の治療で治ることが多いです。
複視の原因
- 単眼複視の原因
- 角膜疾患
- 屈折異常
- 虹彩切開術後
- 白内障などの眼疾患
- 大脳性多視症(まれ)
- 心因性
単眼複視はピンホールで消失するが両眼複視はピンホールで消失しない。
両眼複視の原因
眼位ズレ eye misalignment
① 両眼融像、輻輳・開散の障害(単眼運動正常)
間欠性外斜視
代償不全性斜位
輻輳痙攣
開散麻痺
② 外眼筋の運動障害(単眼運動異常)
筋疾患
神経筋接合部疾患
神経・脳疾患
眼窩疾患
大脳性複視
網膜対応異常
心因性
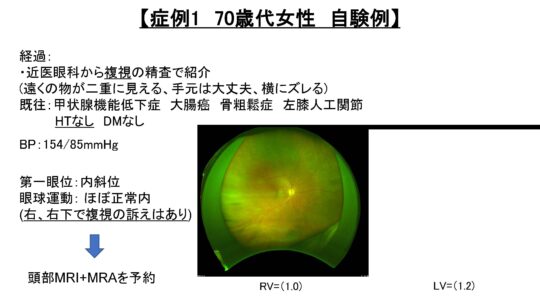
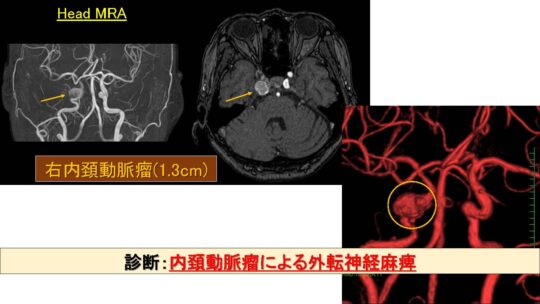
MRAで1.3cmの右内頚動脈瘤
診断は内頚動脈瘤による外転神経麻痺

脳動脈瘤の局在と脳神経障害
脳動脈瘤患者774例中930カ所の動脈瘤について調査
- 1前交通動脈:28.3%
- 中大脳動脈主幹分岐部:22%
- 内頚動脈-後交通動脈分岐部:20.6%
内頚動脈は43個、この中の7個が海綿静脈洞内の動脈瘤
⇨脳動脈瘤が単独外転神経麻痺の原因となる症例報告も稀ではあるが存在する

外転神経麻痺
- 眼球運動障害の40%から50%を占め最も多い
- 外転障害による水平性の同側性複視がみられる
- 症状は遠方で増強
- 原因は虚血性、圧迫性、脳血管障害、外傷性、炎症性、先天性(特に小児)など
- 他の動眼神経麻痺、滑車神経麻痺に比べ圧迫性の頻度が高い
- うっ血乳頭、くも膜下出血や髄膜炎では両側性の外転神経障害が見られることが多い
- 特にFisherフィッシャー症候群では両側外転神経麻痺から発症する
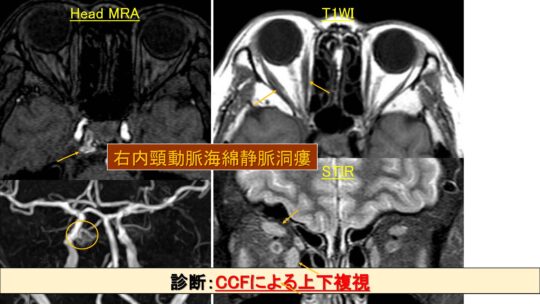
右内頚動脈海綿静脈洞瘻
診断はCCFによる上下複視

内頚動脈海綿静脈洞瘻 = CCF
- 60歳から70歳代の中高年女性に好発
- 頭痛、結膜血管拡張(caput medusae)、網膜静脈拡張、眼球突出、眼圧上昇が高頻度
- 外眼筋麻痺は前部型では外転神経麻痺、後部型では動眼神経麻痺が多い
- 血管性雑音(bruit)があれば診断確定
- CT、MRI: 上眼静脈の拡張、海綿静脈洞の陰影増強、外眼筋腫脹
- 磁気共鳴血管造影(MRA): 動脈と海綿静脈洞の描出
- 頸動脈造影(CAG): 動脈相で海綿静脈洞の造影
- 自然閉鎖しなければ血管内手術
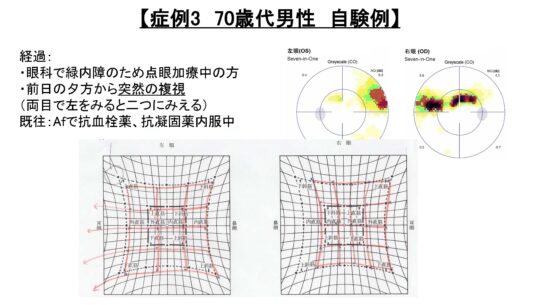
前日の夕方から突然の複視
両眼で左を見ると2つに見える
既往: 心房細動で抗血栓薬、抗凝固薬内服中
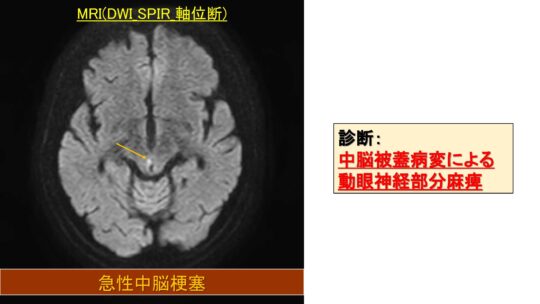
急性中脳梗塞
診断は中脳被蓋病変による動眼神経部分麻痺

動眼神経麻痺
- 完全麻痺では内転、上転、下転障害と眼瞼下垂、瞳孔散大が見られる
→正常な上斜筋の働きで第一眼位は下外斜視を呈する - 原因は虚血性、脳血管障害、圧迫性、炎症性、外傷性、先天性(特に小児)など
- 特に瞳孔障害を伴えば脳動脈瘤を想起して画像検査や脳外科医へのコンサルトが必要
- 部分麻痺では各筋の麻痺の程度に差が見られるのが特徴
- 海面静脈洞前部障害による上枝麻痺/下枝麻痺
- 中脳髄内障害による動眼神経部分麻痺

経過:
- 突然の複視(景色が二重に見える)
- 意識障害と構音障害で救急搬送
既往: 発達障害(自閉傾向あり)斜視
脳外科診察
当日のMRI+MRAは異常なし→一旦帰宅
⇒
週明けに眼科にコンサルタント
- 右眼でも両眼でも二重にみえる
- RV=(1.2),LV=(1.2)
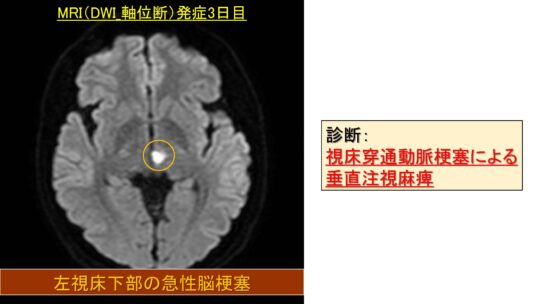
左視床下部の急性脳梗塞
診断は視床穿通動脈梗塞による垂直注視麻痺
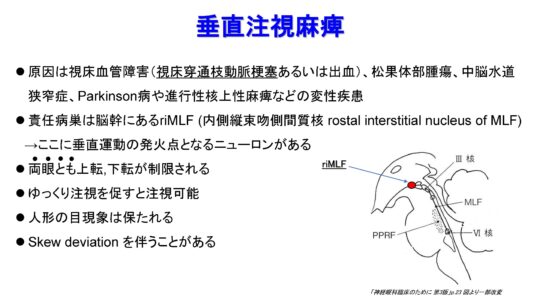
垂直注視麻痺
- 原因は視床血管障害(視床穿通枝動脈梗塞あるいは出血)、松果体部腫瘍、中脳水道狭窄症、Parkinson病や進行性上性麻痺などの変性疾患
- 責任病巣は脳幹にあるriMLF(内側縦束吻側間質核 rostal interstitial nucleus of MLF)
→ここに垂直運動の発火点となるニューロンがある - 両眼とも上転、下転が制限される
- ゆっくり注視を促すと注視可能
- 人形の目現象は保たれる
- Skew deviation を伴うことがある
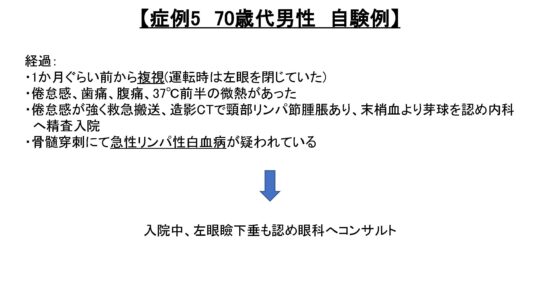
経過
- 1か月前ぐらい前から複視(運転時は左眼を閉じていた)
- 倦怠感、歯痛、腹痛、37℃前半の微熱があった
- 倦怠感が強く救急搬送、造影CTで頸部リンパ節腫脹あり、末梢血より芽球を認め内科へ精査入院
- 骨髄穿刺にて急性リンパ性白血病が疑われている
⇒ 入院中、左眼瞼下垂も認め眼科へコンサルタント
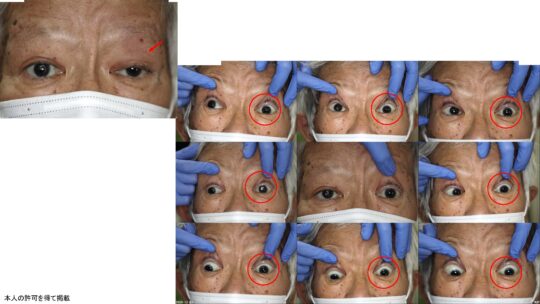
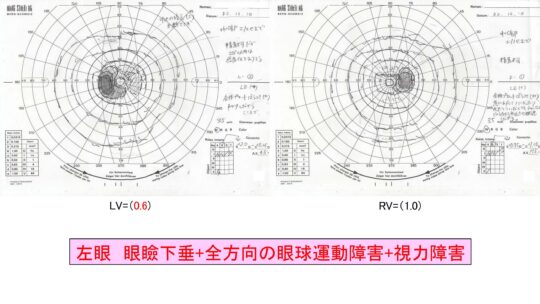
左眼 眼瞼下垂+全方向の眼球運動障害+視力障害
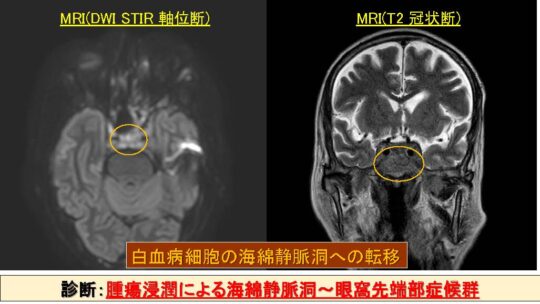
白血病細胞の海面静脈洞への転移
診断:腫瘍浸潤による海面静脈洞~眼窩先端部症候群
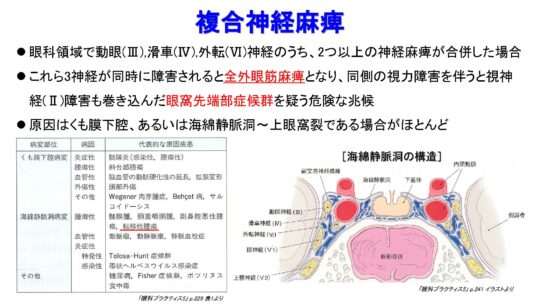
複合神経麻痺
・眼科領域で動脈(Ⅲ)、滑車(Ⅳ)、外転(Ⅵ)神経のうち、2つ以上の神経麻痺が合併した場合
・これら3神経が同時に障害されると全外眼筋麻痺となり、同側の視力障害を伴うと視神経(Ⅱ)障害も巻き込んだ眼窩先端部症候群を疑う危険な兆候
・原因はくも膜下腔、あるいは海綿静脈洞~上眼窩裂である場合がほとんど
まとめ

- 複視の分類と原因 ⇒ 両眼複視の対応は慎重に
- 脳動脈瘤の局在と脳神経障害 ⇒ IC-PCだけではありません
- 外転神経麻痺 ⇒ 圧迫性が多い
- 動眼神経麻痺 ⇒ 瞳孔障害がなくても注意
- 内頸動脈海綿静脈洞瘻 ⇒ 特徴的な眼所見
- 垂直注視麻痺 ⇒ 両眼の上下眼球運動障害は中枢性を疑う
- 複合神経麻痺 ⇒ 全外眼筋麻痺は危険なサイン
大阪府堺市美原区黒山1008番地
ビバモール美原南インターメディカルゾーン2階
TEL:072-369-2272
月
火
水
木
金
土
日
9:00~12:30
15:00~18:30
※土|13:45~17:30
●休診日:日曜・祝日
●土曜の午後の診察時間は13:45~17:30です。
●コンタクト処方は10時以降です。診察終了の30分前までにおこしください。
また、初めてコンタクトを使われる方は、まず一度診察におこしいただき、後日予約の上処方させていただきます。
●メガネ処方は予約制となっております。
※枠が空いている時は当日受診していただくことも可能ですので、受付にておたずねください。
